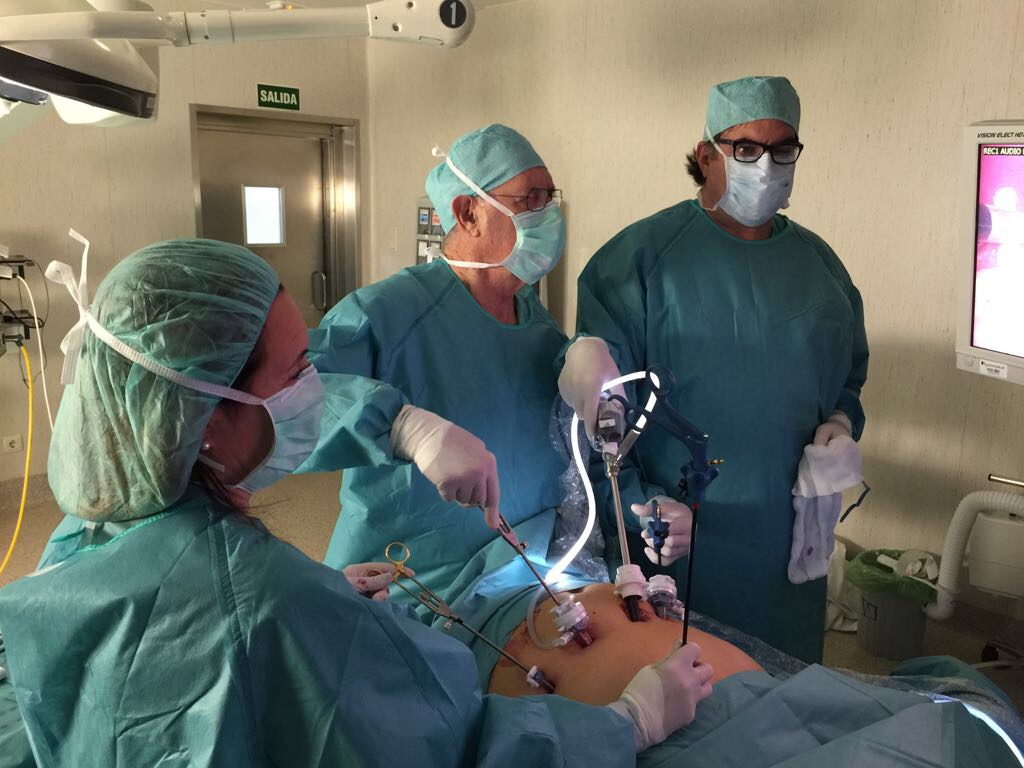
La cirugía de la obesidad y diabetes, se considera y lo es, una cirugía mayor o compleja, lo que comporta que en cada hospital sea un reducido número de cirujanos los que la realizan.
La Sociedad Española de Cirugía de la Obesidad (SECO), miembro de la IFSO (Federación Internacional de la Cirugía de la Obesidad y Enfermedades Metabólicas), preocupada por los riesgos y resultados en España, organiza cursos de formación entre sus miembros para que estos alcancen y se aproximen a los resultados que exige la IFSO para su acreditación.
Aún son muy pocos los centros y/o hospitales españoles que alcanzan esa acreditación (Centro de Excelencia en Cirugía Bariátrica y Metabólica), no obstante, aún estando acreditados, como es nuestro caso, han de ser muchas las medidas y detalles que hay que controlar en esta cirugía para conseguir los estándares de la IFSO: mortalidad por debajo del 1% y complicaciones inferiores al 10%.
A continuación exponemos las medidas aplicadas en CLB para alcanzar los resultados deseados:
0% de mortalidad y menos del 10% de complicaciones.
Las causas más comunes de complicación en cirugía bariátrica y metabólica, son, en función de su gravedad:
- Fístulas
- Hemorragias
- Tromboembolismo
- Oclusión/Dilatación gastrointestinal.
- Infección de los orificios de los trócares.
- Atelectasia pulmonar.
Con el fin de reducir/minimizar la incidencia de estas complicaciones, se proponen las siguientes medidas:
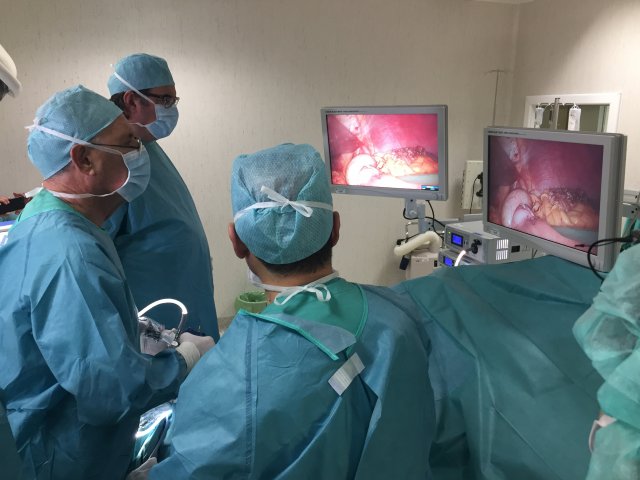
Fístulas: Una vez terminada la intervención, comprobación, con azul de metileno intraoperatorio con colaboración del anestesista, mediante sonda orogástrica; de la estanqueidad de las suturas y la ausencia de fugas (mediante visión directa)
A las 24 horas de la cirugía y previo al inicio de la ingesta oral, realización de tránsito digestivo con gastrografín.
Hemorragia: Finalizada la intervención, comprobación visual de las líneas de corte (grapadoras), hemostasia de posibles puntos de sangrado y aplicación local y/o general de ácido tranexánico (amchafibrin). Colocación de un drenaje testigo en cavidad abdominal que se retirará a las 24 horas de la intervención.
Tromboembolismo: Se realizará profilaxis tromboembólica con heparina que se iniciará antes de la cirugía y se mantendrá diez días después del alta hospitalaria.
Oclusión/Dilatación gástrica: Comprobación intraoperaotira del paso al asa distal (común del by-pass gástrico) Colocación de sonda naso entérica descompresiva hasta el inicio de la dieta oral (de esta forma se intenta evitar/reducir, el riesgo de dilatación gástrica y reoperación para colocar gastrostomía), que algunos expertos como Fobbi, colocan sistemáticamente y que no se debe retirar hasta transcurridas cuatro semanas de su colocación.
En los diabéticos añadir eritromicina i.v. para mejorar la motilidad gástrica y evitar la gastroplejia que presentan estos pacientes.
Infecciones de pared (orificios de trocar): Realizar profilaxis antibiótica, según protocolo.
Atelectasias pulmonares: Trabajar a baja presión y fisioterapia respiratoria (Triflow en el postoperatorio inmediato).














Comentarios recientes